Ліведо-васкуліт ЛІВЕДО-АНГІЇТ Ліведо-ангіїт спостерігається майже виключно у жінок; виникає зазвичай, у період статевого дозрівання. Першим його симптомом є стійкі…
Ліведо васкуліт
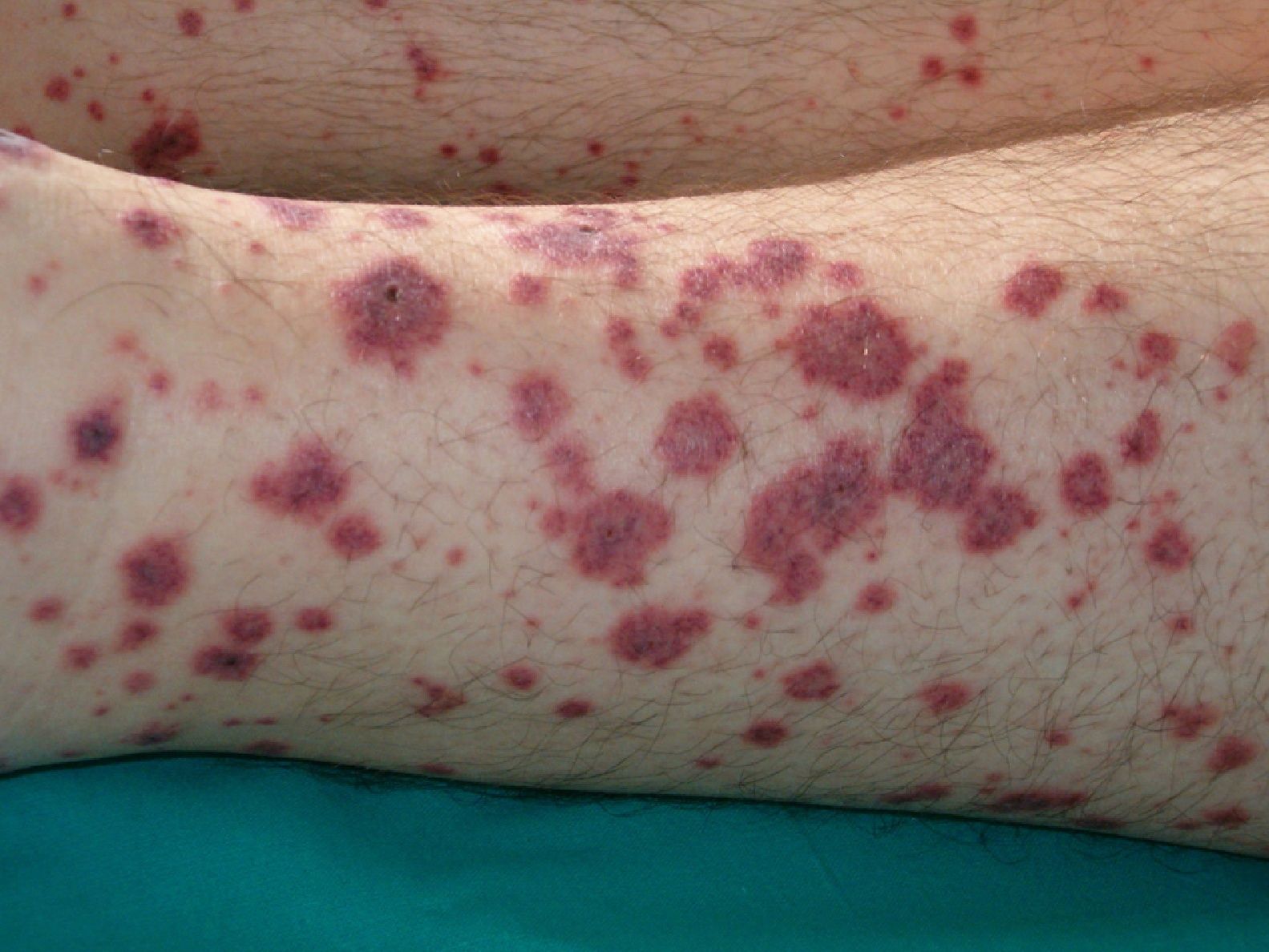
Ліведо-ангіїт спостерігається майже виключно у жінок; виникає зазвичай, у період статевого дозрівання. Першим його симптомом є стійкі ліведо-синюшні плями різної величини та обрисів, що утворюють химерну петлисту мережу на нижніх кінцівках, рідше на передпліччях, кистях, обличчі та тулубі. Забарвлення плям різко посилюється при охолодженні. З часом інтенсивність ліведо стає більш вираженою, на його фоні (переважно в області кісточок і тилу стоп) виникають дрібні крововиливи та некрози, утворюються виразки. У важких випадках і натомість великих синюшно-багряних плям ліведо формуються хворобливі вузлуваті ущільнення, що піддаються великому некрозу з наступним утворенням глибоких, повільно гояться виразок. Хворі відчувають мерзлякуватість, тягнучі болі в кінцівках, сильні пульсуючі болі у вузлах і виразках. Після загоєння виразок залишаються білуваті рубці з зоною гіперпігментації в колі.
АНГІІТ ВУЗЛИВИЙ
Ангіїт вузлуватий включає різні варіанти вузлуватої еритеми, що відрізняються один від одного характером вузлів і перебігом процесу.
>
Еритема вузлувата гостра є класичним, хоч і не найчастішим варіантом захворювання. Вона проявляється швидким висипанням на гомілках (рідко на інших ділянках кінцівок) яскраво-червоних набрякових болючих вузлів величиною до дитячої долоні на тлі загальної набряклості гомілок і стоп. Зазначаються підвищення температури тіла до 38-39 оС. загальна слабкість, головний біль, артралгії. Захворюванню зазвичай передують застуда, спалах ангіни. Вузли зникають безслідно протягом 2-3 тижнів, послідовно змінюючи своє забарвлення на синюшне, зелене, жовте («цвітіння синця»). Виразки вузлів не буває. Рецидивів немає.
Еритема вузлувата хронічна — найчастіша форма шкірного ангіїту. Відрізняється завзятим рецидивуючим перебігом, виникає зазвичай у жінок зрілого віку, нерідко на тлі загальних судинних та алергічних захворювань, осередків хронічної інфекції та запальних або пухлинних процесів та органах малого тазу (хронічний аднексит, міома матки). Загострення частіше спостерігаються навесні та восени, характеризуються появою невеликої кількості синюшно-рожевих щільних, помірно болючих вузлів завбільшки з лісовий або волоський горіх. На початку свого розвитку вузли можуть не змінювати забарвлення шкіри, не височіти над нею, а визначатися тільки при пальпації. Майже виняткова локалізація вузлів — гомілки (зазвичай їх передня та бічна поверхні). Відзначається помірна набряклість гомілок та стоп. Загальні явища непостійні та слабко виражені. Рецидиви тривають кілька місяців, протягом яких одні вузли можуть розсмоктуватись, а на зміну їм з’являтися інші.
Ангіїт вузлувато-виразковий у широкому сенсі можна розглядати як виразкову форму хронічної вузлуватої еритеми. Процес із самого початку має торпідний перебіг і проявляється щільними, досить великими малоболючими синюшно-червоними вузлами, схильними до розпаду і виразки з утворенням мляво виразок, що рубаються. Шкіра над свіжими вузлами може мати нормальне фарбування. Іноді процес починається з синюшної плями, що трансформується з часом у вузлувате ущільнення та виразку. Після загоєння виразок залишаються плоскі або втягнуті рубці, область яких при загостреннях може знову ущільнюватися і покритися виразками. Типовою локалізацією є задня поверхня гомілок (литкова область), проте можливе розташування вузлів та інших ділянках. Характерна пастозність гомілок. Процес має хронічний рецидивний перебіг, спостерігається у жінок зрілого віку, іноді у чоловіків. Клінічна картина вузлувато-виразкового ангіїту іноді повністю симулює індуративну еритему Базена, з якою має проводитися найретельніший диференціальний діагноз. Діагностика ангіїтів шкіри ґрунтується на клінічних, анамнестичних даних, підтверджених у сумнівних випадках гістологічним дослідженням. Диференціальний діагноз проводять частіше з туберкульозом шкіри.
Лікування ґрунтується на чіткому уявленні про форму, стадію процесу та ступінь його активності, про супутню патологію та патологічний процес, який може лежати в основі шкірного ангіїту, так само як і фактори, що сприяють його розвитку. Хворі з II ступенем активності процесу підлягають обстеженню та лікуванню в умовах стаціонару, в окремих випадках допускається постільний режим у домашній обстановці. При 1 ступеня активності госпіталізація або домашній режим необхідні у прогресуючій стадії захворювання, особливо за наявності несприятливих професійних умов. Першорядне значення у всіх випадках загострень шкірного ангіїту з основними осередками на нижніх кінцівках має постільний режим, тому що у таких хворих зазвичай різко виражений ортостатизм. У той же час корисна гімнастика у ліжку для покращення кровообігу. Постільний режим слід дотримуватись до переходу в регресуючу стадію. Хворі, особливо в період загострення, повинні дотримуватись дієти з виключенням дратівливої їжі (алкогольні напої, гострі, копчені, солоні та смажені страви, консерви, шоколад, міцний чай та кава, цитрусові). У всіх випадках шкірного ангіїту треба забезпечити терапію, спрямовану на ліквідацію причин захворювання (санація фокальної інфекції, лікування мікозу стоп або основного загального захворювання). Необхідно виключити вплив факторів, що провокують загострення захворювання (переохолодження, куріння, тривалі ходьба і стояння, забиття, підйом тяжкості тощо). Слід забезпечити за допомогою відповідних фахівців корекцію виявлених супутніх захворювань, які можуть підтримувати та погіршувати перебіг шкірного ангіїту (насамперед гіпертонічної хвороби, цукрового діабету, хронічної венозної недостатності, фіброміоми матки тощо). У гострих випадках патогенетично показано плазмаферез. У всіх випадках шкірного ангіїту лікування не повинне закінчуватися зі зникненням клінічних проявів захворювання. Його в зменшеному обсязі слід продовжувати до повної нормалізації лабораторних показників, а в наступні півроку-рік хворих слід залишати на підтримуючому лікуванні, для якого зазвичай використовують ангіопротектори, що покращують мікроциркуляцію та реологічні властивості крові, що оберігають судинну стінку від несприятливих впливів (продектин — по 0,25 г 2-3 рази на день), дезагреганти (курантил — по 0,025 г 2-3 рази на день, компламін — по 0,15 г 3 рази на день), периферичні гемокінатори (цинаризин — по 0,025 г на ніч) або адаптогени (екстракт елеутерококу – по 25 крапель 2 рази на день перед їдою). Хворих слід попереджати про необхідність дотримання профілактичних заходів, що виключають вплив факторів ризику (переохолодження, фізичні та нервові навантаження, тривала ходьба, забиття). У необхідних випадках слід працевлаштовувати хворих, інколи ж переводити їх на тимчасову інвалідність. Хворим рекомендують здоровий спосіб життя (ранкова гімнастика, гартування, прогулянки на свіжому повітрі, плавання, достатній сон). Після клінічного одужання рекомендується курортне лікування для закріплення одержаних результатів. Показано курорти для серцево-судинних хворих з використанням сірчаних, вуглекислих та радонових ванн, дозованої ходьби, морських купань.
Читати також: Васкуліт
Васкуліт з мармуровою шкірою
Рубрика МКБ 10: L95.0
Зміст
Визначення та загальні відомості [ ред. ]
Синонім: васкуліт з мармуровою шкірою, ліведо-ангіїт
Неспецифічне запалення стінок дермальних та гіподермальних кровоносних судин різного калібру.
Етіологія та патогенез [ред.]
Клінічні прояви [ред. у жінок, зазвичай, у літню пору. Синюшні плями різних величин і обрисів утворюють петлистий малюнок на шкірі нижніх кінцівок, іноді на тулубі, верхніх кінцівках та обличчі. На шкірі кісточок і тилу стоп можуть виникати болючі ущільнення, які згодом некротизуються і перетворюються на глибокі виразки, що важко піддаються лікуванню. Після їх загоєння залишаються рубці із зоною гіперпігментації по периферії. Суб’єктивно відчуваються тягнуть біль у кінцівках і сильний пульсуючий біль у вузлах і виразках.
Васкуліт з мармурової шкірою: Діагностика [ ред. >Диференціальну діагностику проводять з сітчастим ліведо (реакція судин на вплив тепла або холоду у вигляді мармуровості шкіри, що зникає через короткий час або при натисканні), уродженими ліведо (різновид гемангіом), гроздевидним ліведо (пізніший початок, нерідко є). br />
Васкуліт з мармуровою шкірою: Лікування [ правити ]
Васкуліт з мармуровою шкірою: Лікування [ правити ]
Постільний режим, скасування пероральних контрацептивів. Індометацин по 0,025 г 3 рази на добу або ібупрофен по 0,2 г 3 рази на добу, плаквеніл по 0,2 г 2 рази на добу, пентоксифілін по 0,4 г 3 рази на добу, гепарин натрій по 5000-7500 МО2 рази на добу підшкірно, ацетилсаліцилова кислота по 0,1 г на добу. Зовнішньо — пов’язки з гепариновою маззю або емульсійним гелем диклофенак.
Профілактика [ред.]
Інше [ред. b>
Синоніми: capilaritis alba (Milian, 1929)
Визначення та загальні відомості
Захворювання, зумовлене хронічними та рецидивними капіляритами нижніх кінцівок.
Етіологія та патогенез
Витончення та атрофія епідермісу, зникнення меланінового пігменту, капілярити, ендотеліїти, еласторексис. Виявляються невеликі зміни колагену та гемосидероз по колу вогнищ.
Елементи локалізуються зазвичай на шкірі нижньої третини гомілок у вигляді фарфорово-білих або жовтих дрібних плям атрофії діаметром 2-5 мм, нерідко оточених віночком гіперпігментації. Плями можуть зливатися у великі бляшки. Шкіра над вогнищами тонка, кольори слонової кістки, в центрі схожа на зморщений пергамент або старий рубець, а периферія залишається гладкою та блискучою. Суб’єктивні відчуття відсутні, але при пальпації відзначається локальна болючість у вогнищі. Ця атрофія не має схильності до виразки, чим відрізняється від варикозного дерматиту.
Читати також: Народне лікування васкуліту
Атрофія шкіри компресійна внаслідок тривалого тиску на неї ззовні (наприклад, гіпсовою пов’язкою при переломі кісток) виключається анамнезом та симетричністю змін на обох гомілках. Капілярити, що виявляються пурпурою (хвороба Шамберга, Майоккі тощо), не завершуються атрофією шкіри. Капілярит при гострій формі системного червоного вовчаку може супроводжуватися подібними змінами шкіри на гомілках і стопах, але крім них має інші ознаки основного захворювання.
Ацетилсаліцилова кислота до 1 г на добу, нестероїдні протизапальні препарати, засоби, що покращують мікроциркуляцію (пентоксифілін по 400 мг на добу). Зовнішньо — троксевазин гель. При рецидивах і резистентності до лікування призначають преднізолон у дозі 30-40 мг на добу з поступовим зниженням до повної відміни після стихання гострих явищ. що супроводжується пошкодженням дрібних судин та підшкірної клітковини. Найчастіше причиною розвитку такої патології є негативна реакція організму на якийсь алерген. На початковій стадії васкуліту запалення та поступового руйнування піддаються лише дрібні поверхневі судини. Однак недуга може прогресувати, поширюючись на великі вени та артерії прилеглих внутрішніх органів.
Медики стверджують, що є дуже багато причин розвитку васкуліту. Слабо протікає інфекційне захворювання робить імунну систему людини слабкою та практично беззахисною. Хронічний отит, тонзиліт, аднексит може провокувати розвиток шкірного васкуліту.
Додатковими причинами розвитку патології можна вважати:
- Тривала інтоксикація організму алкоголем, медикаментами або неякісною їжею.
- Індивідуальна чутливість до лікарських препаратів (найчастіше алергію викликають антибіотики).
- Стрептококова або стафілококова інфекція.
- Зараження організму вірусами, мікробактеріями, патогенними грибами.
Точно визначити причину розвитку васкуліту може лише медик. Він повинен провести первинний огляд хворого, вивчити результати діагностики, і тільки після цього поставити правильний діагноз. клінічні прояви, тяжкість перебігу, прогноз та наслідки. Відомий медик С. Яблонська запропонувала класифікувати васкуліт на три основні групи:
- Некротичний;
- Поліферативний;
- Ексудативний.
- Геморагічний синдром Мішера-Шторка.
- Синдром Гужеро-Дюперра або артеріоліт Руітера.
- Пурпура проста – шкірно- суглобовий васкуліт, артеріїт геморагічного типу. Друга група – глибокі ангіїти. До цієї категорії входять такі захворювання:
Щоб медик міг максимально точно поставити діагноз, визначити тип васкуліту, та призначити ефективне лікування, пацієнтові доведеться пройти повне медичне обстеження та здати всі необхідні аналізи.
Мішера-Шторка
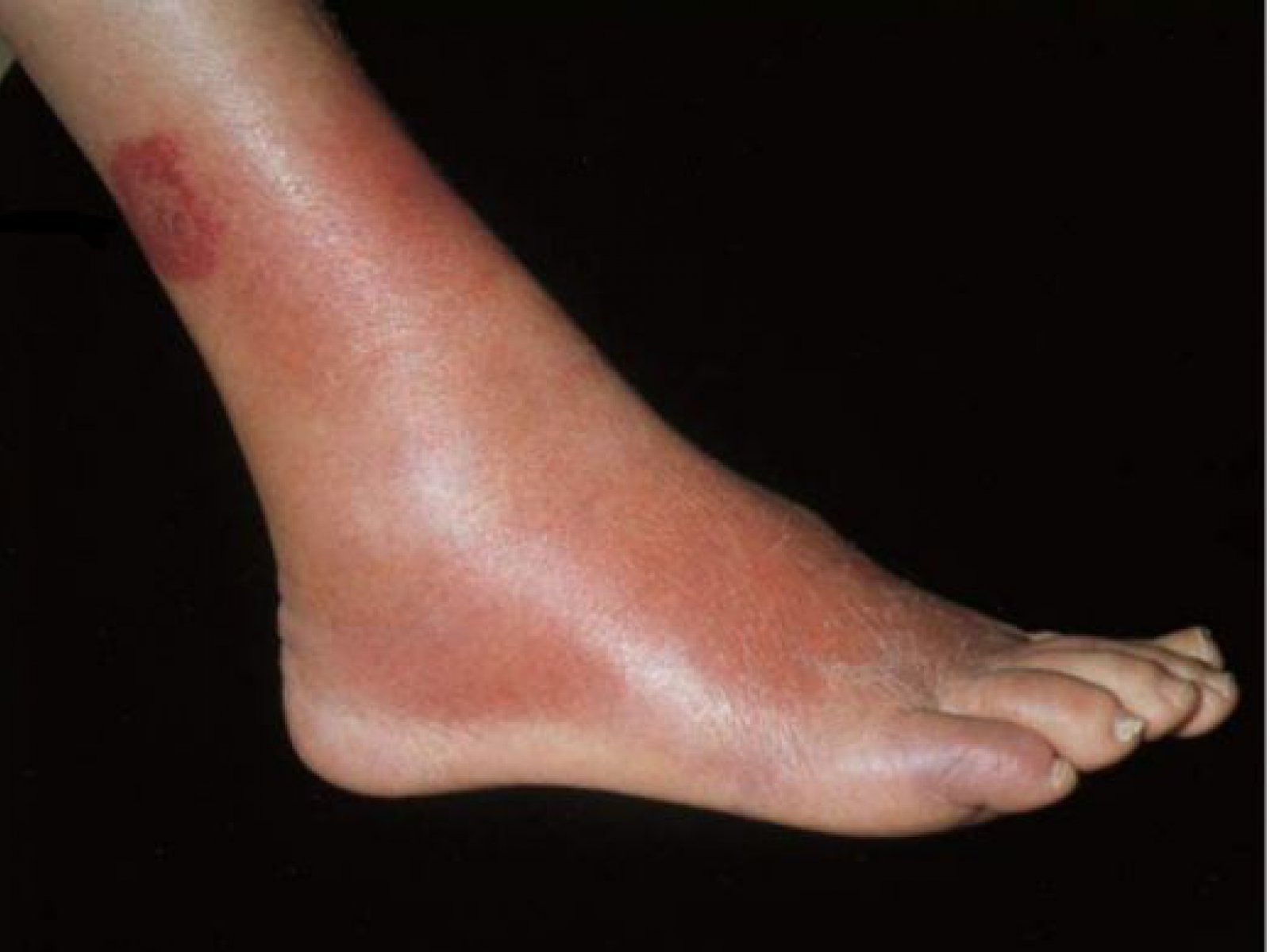
Васкуліт Мішера-Шторка – це хронічна форма патології, яка супроводжується появою на нижніх кінцівках еритематозних та геморагічно-еритематозних висипів. Іноді плями покривають не лише ноги, але також руки та обличчя хворого.
осередкова інфекція, як правило, на початковій стадії протікає практично непомітно, а висипання виявляються дуже несподівано. У пацієнта можуть виникнути різкі болі у ділянці суглобів, загальне погіршення самопочуття, підвищення температури тіла.
- Запалення та руйнування підшкірних кровоносних судин, розташованих у підсосочковому шарі епідермісу.
- Відсутність тромбів та згустків у судинах.
- Ексудативний процес розвивається на стінках артерій, вен і капілярів.
- Гостра форма недуги супроводжується стрімким руйнуванням лейкоцитів у крові.
Кожний поверхневий васкуліт Мішера-Шторка – це досить небезпечне захворювання, але вилікувати його можна дуже швидко. Справа в тому, що при такій патології в крові та м’яких тканинах хворого не виявляються шкідливі мікроорганізми. Запалення стінок судин можна зменшити за допомогою простих медикаментів, призначених лікарем. Захворювання розвивається поступово, тому виявити його можна на ранній стадії. Якщо вчасно не приступити до лікування, недуга може перейти до хронічної форми.
При розвитку такого васкуліту на шкірі хворого з’являються щільні плоскі вузлики, вони можуть мати коричневий або синюватий колір. Розмір утворень залежить від ступеня прогресування захворювання та індивідуальних особливостей організму хворого. Іноді навколо вузлика виникають великі еритематозні плями.
Читати також: Геморагічний алергічний васкуліт
Трофічні виразки на шкірі хворого погано гояться, після лікування можуть залишитися дрібні рубці. Найчастіше симптоми некротичного вузликового васкуліту виявляються на нижніх кінцівках, у ділянці суглобів. Особливостями патології даного типу модно вважати:
- Шкіра в зоні пошкодження судин незначно потовщується і набрякає;
- Запалюються та руйнуються середні за розміром вени та артерії;
- Просвіт у пошкодженій кровоносній судині може звужуватися або повністю закриватися.
Прогресування захворювання може призвести до відмирання клітин судинних стінок. Эту форму васкулита обязательно нужно лечить под строгим надзором врачей, так как она может иметь очень серьезные последствия.
Гужеро-Дюперра
Васкулит Гужеро-Дюпера сразу начинается с острой формы. Если своевременно не начать его лечить, то он очень быстро может перейти в хроническую форму, с непродолжительными периодами обострений. Якро-красные эритематозные пятна и высыпания чаще всего локализуются на нижних конечностях.
Образования на эпидермисе немного возвышаются над кожей, иногда при их пальпации пациент ощущает боль. Узелки практически полностью сливаются с основным цветом кожи больного. Распадаются они довольно медленно, на их поверхности дополнительно может образовываться пурпура.
Круглые и овальные эритематозные высыпания в диаметре имеют от 5 до 10 мм. Дополнительно при такой форме васкулита на теле могут появиться пузырьки и изъявления.
Основными особенностями патологии можно считать:
- Расширение мелких подкожных капилляров;
- Отек воспаленного участка эпидермиса;
- Подкожные незначительные кровоизлияния;
- Образование тромбов в мелких кровеносных сосудах;
- Стремительное образование грануляционных тканей.
Синдром Гужеро-Дюпера протекает для больного практически незаметно. Общее состояние пациента не ухудшается, температура не повышается. В острой фазе развития недуга может возникнуть незначительная болезненность в суставах, головная боль и воспаление лимфатических узлов.
Самой опасной формой глубокого васкулита является узелковый периартериит. Он проявляется коллагенозом и повреждением кровеносных сосудов. В представленной ниже таблице рассмотрим особенности разных форм глубокого васкулита.
Чтобы медик мог максимально точно определить тип васкулита, ему нужно не только провести тщательный осмотр пациента, но и изучить результаты анализов. Будьте готовы к тому, что вам нужно будет сдать кровь и мочу на исследование, пройти УЗИ сосудов.
Клинические проявления васкулита напрямую зависят от типа патологии. Чтобы своевременно распознать и выявить недуг, нужно обязательно запомнить его симптомы.
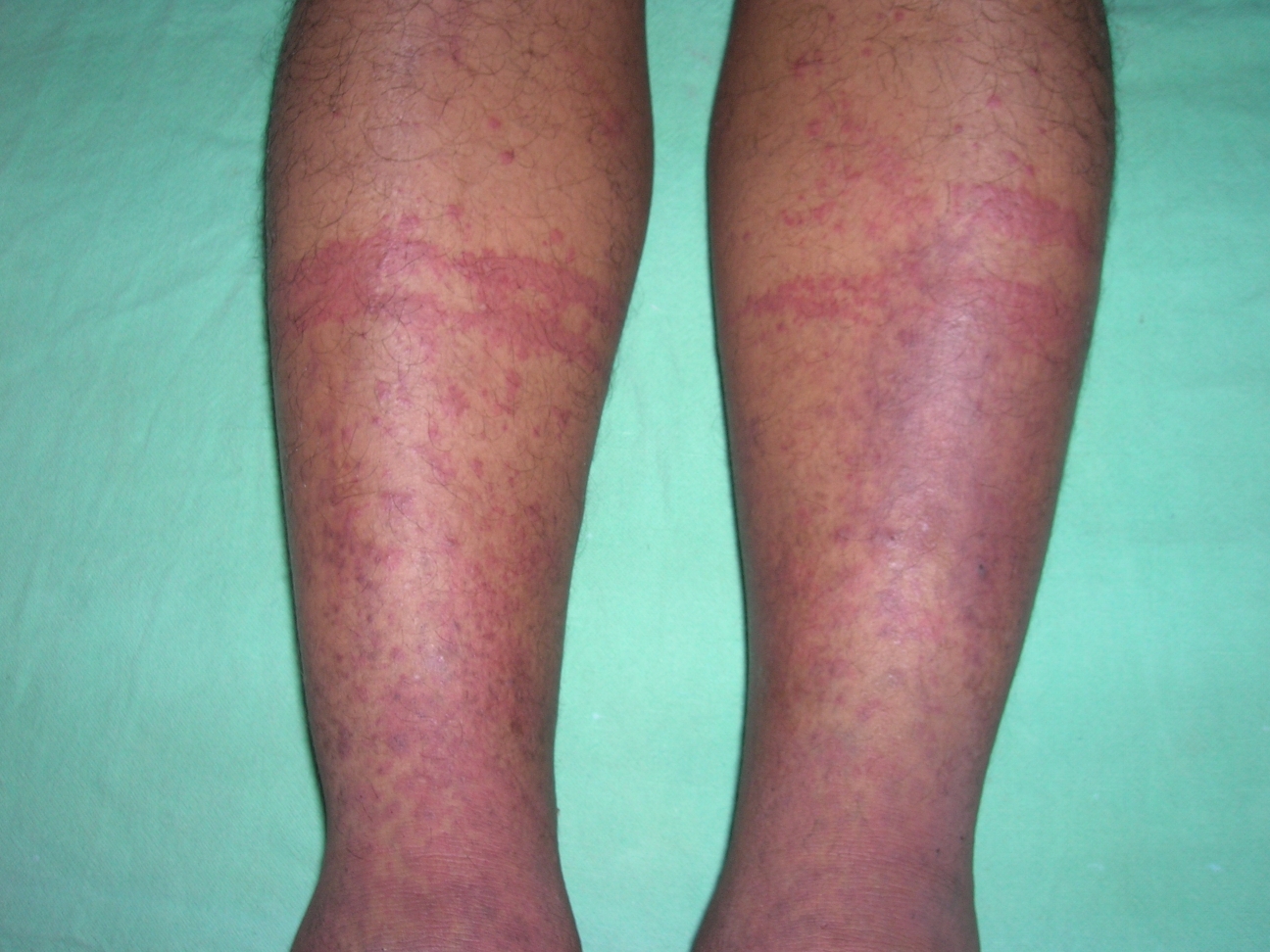
- Симметричные высыпания на нижних конечностях.
- Пятна на коже розового или красного цвета, которые не меняют свою окраску при надавливании или изменении температуры окружающей среды.
- Отечность мягких тканей и кожи в месте локализации воспаления.
- Тяжелая форма патологии может сопровождаться неркозом. Мягкие ткани начинают отмирать, и заболевание постепенно переходит в гангрену.
Глубокие узелковые или аллергические ангииты проявляются следующими симптомами:
- Появлением на коже эритематозных пятен и плотных узелков. Высыпания имеют четкие границы, и немного возвышаются над поверхностью эпидермиса.
- Подкожными кровоизлияниями, сигнализирующими о воспалении и разрушении мелких капилляров, вен и артерий.
- Частыми кровотечениями из носа.
- Болезненными ощущениями в области суставов и мышц.
- Резкой потерей веса, лихорадкой.
Симптомы васкулита, как правило, напрямую связаны с основной причиной развития заболевания. Чтобы точно определить тип недуга, мало изучить симптомы. Болному придется пройти дополнительное медицинское обследование.
Острую форму кожного васкулита нужно обязательно лечить под строгим надзором профессионального врача. Предварительно больной проходит полное обследование, сдает анализы на биопсию. По результатам диагностики медик ставит диагноз, и принимает решение – лечить пациента с васкулитом в стационаре или в домашних условиях.
Очень важно своевременно выявить инфекцию или аллерген, который стал причиной развития недуга. Это поможет не только эффективно устранить признаки васкулита, но и предотвратить его рецидив.
Чаще всего лечение заболевания выполняется при помощи медикаментов, в частности антибиотиков. Однако подбирать подходящее лекарство доктор должен с большой осторожностью, чтобы еще больше не усугубить проблему.
Кожный васкулит на начальной стадии можно вылечить при помощи:
- Кальция в таблетках;
- Антигистаминных препаратов;
- Витаминов С и Р, рутина;
- Кортикостероидных медикаментов.
Васкулит развивается на фоне инфекции или аллергии. Лечение заболевания напрямую зависит от причины развития патологии. Дополнительно пациент обязательно должен придерживаться специальной диеты. Отдавайте предпочтение низкоалергенным и среднеаллергенным продуктам.
Джерела:
http://studwood.ru/1910793/meditsina/livedo_angiit
http://wikimed.pro/index.php?title=%D0%9C%D0%9A%D0%91-10:L950
http://nogi.guru/zabolevaniya/kozhnyj-vaskulit.html